طور العلماء أول نموذج للخلايا الجذعية المشتقة من المريض للمهق. سيساعد النموذج في دراسة حالات العين المتعلقة بالمهق الجلدي للعين (OCA).
Sالخلايا المؤقتة غير متخصصين. لا يمكنهم القيام بأي وظيفة محددة في الجسم ولكن يمكنهم الانقسام وتجديد أنفسهم على مدى فترة طويلة ولديهم القدرة على التخصص والتطور إلى العديد من الأنواع المختلفة في الجسم مثل خلايا العضلات وخلايا الدم وخلايا الدماغ وما إلى ذلك.
الخلايا الجذعية موجودة في أجسامنا في جميع مراحل الحياة، من الجنين إلى مرحلة البلوغ. الخلايا الجذعية الجنينية (ESCs) أو الجنينية الخلايا الجذعية تظهر في المرحلة المبكرة بينما تظهر الخلايا الجذعية البالغة التي تعمل كنظام إصلاح للجسم في مرحلة البلوغ.
يمكن تصنيف الخلايا الجذعية إلى أربعة: الخلايا الجذعية الجنينية (ESCs) ، والخلايا الجذعية البالغة ، والخلايا الجذعية السرطانية (CSCs) ، والخلايا الجذعية المستحثة متعددة القدرات (iPSCs). تُشتق الخلايا الجذعية الجنينية (ESCs) من خلايا الكتلة الداخلية لمرحلة الكيسة الأريمية لجنين الثدييات التي يبلغ عمرها من ثلاثة إلى خمسة أيام. يمكنهم التجديد الذاتي إلى أجل غير مسمى والتمايز إلى أنواع الخلايا لجميع الطبقات الجرثومية الثلاث. من ناحية أخرى ، تعمل الخلايا الجذعية البالغة كنظام إصلاح للحفاظ على التوازن الخلوي في الأنسجة. يمكن أن تحل محل الخلايا الميتة أو المصابة ولكن لديها إمكانية محدودة للتكاثر والتمايز بالمقارنة مع الخلايا الجذعية السرطانية. تنشأ الخلايا الجذعية السرطانية (CSCs) من الخلايا الجذعية الطبيعية التي تخضع لطفرات جينية. يبدأون الأورام لتشكيل مستعمرة كبيرة أو استنساخ. تلعب الخلايا الجذعية السرطانية أدوارًا مهمة في الأورام الخبيثة ، وبالتالي فإن استهدافها يمكن أن يوفر وسيلة لعلاج السرطانات.
تُشتق الخلايا الجذعية المستحثة متعددة القدرات (iPSCs) من الخلايا الجسدية البالغة. يتم تحفيز تعدد القدرات بشكل مصطنع في المختبر عن طريق إعادة برمجة الخلايا الجسدية من خلال الجينات وعوامل أخرى. iPSCs تشبه الخلايا الجذعية الجنينية في التكاثر والتمايز. تم تطوير أول iPSC من الخلايا الليفية الفأرية بواسطة Yamanaka في عام 2006. ومنذ ذلك الحين ، تم تطوير العديد من iPSCs البشرية من عينات خاصة بالمريض. نظرًا لأن جينات المريض تنعكس في الجينات الوراثية لـ iPSCs ، تُستخدم هذه الخلايا الجسدية المعاد برمجتها لنمذجة الأمراض الوراثية وأحدثت ثورة في دراسة الاضطرابات الوراثية البشرية.
النموذج هو حيوان أو خلايا تعرض كل أو بعض العمليات المرضية التي لوحظت في مرض فعلي. يعد توافر نموذج تجريبي مهمًا لفهم تطور المرض على المستويين الخلوي والجزيئي مما يساعد في تطوير علاجات للعلاج. يساعد النموذج في فهم كيفية تطور المرض واختبار أساليب العلاج المحتملة. على سبيل المثال ، يمكن تحديد أهداف دوائية فعالة بمساعدة نموذج أو فحص جزيئات صغيرة يمكن أن تقلل من حدة المرض وتوقف تقدم المرض. لطالما استخدمت النماذج الحيوانية ولكن لها عيوب عديدة. علاوة على ذلك ، فإن النماذج الحيوانية غير مناسبة للاضطرابات الوراثية بسبب الاختلافات الجينية. الآن ، يتم استخدام الخلايا الجذعية البشرية (الجنينية والمستحثة متعددة القدرات) بشكل متزايد لنمذجة الأمراض البشرية.
تم إجراء نمذجة المرض باستخدام iPSCs البشرية بنجاح لعدة مرات الشروط مثل التصلب الجانبي واضطرابات الدم والسكري ومرض هنتنغتون وضمور العضلات الشوكي وما إلى ذلك. نماذج iPSC البشرية من الأمراض العصبية البشرية وأمراض القلب الخلقية والاضطرابات الوراثية الأخرى.
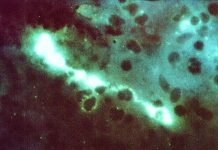
ومع ذلك ، لم يكن نموذج iPSC البشري للمهق متاحًا حتى 11 يناير 2022 عندما أبلغ العلماء في المعهد الوطني للعيون (NEI) وهو جزء من المعاهد الوطنية للصحة (NIH) عن تطوير نموذج مختبري قائم على iPSC بشري لـ المهق العيني الجلدي (OCA)
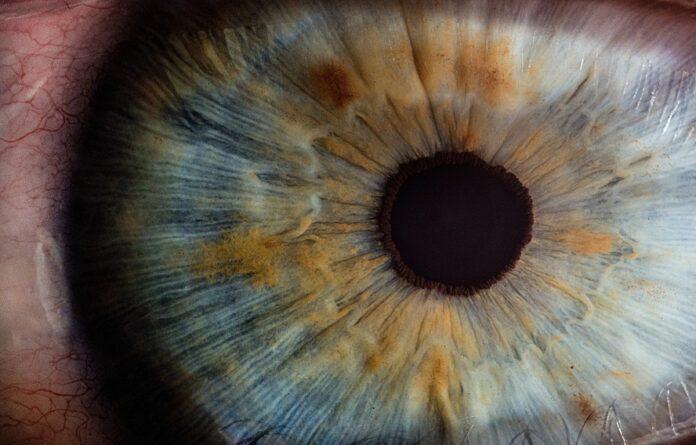
المهق الجلدي العيني (OCA) هو اضطراب وراثي يؤثر على تصبغ العين والجلد والشعر. يعاني المرضى من مشاكل في العين مثل انخفاض حدة البصر الأفضل تصحيحًا ، وانخفاض تصبغ العين ، وتشوهات في تطور النقرة ، و / أو العبور غير الطبيعي لألياف العصب البصري. يُعتقد أن تحسين لون العين يمكن أن يمنع أو ينقذ بعض عيوب الرؤية.
طور الباحثون نموذجًا في المختبر لدراسة عيوب التصبغ في الظهارة الصبغية لشبكية العين (RPE) وأظهروا أن نسيج الظهارة الصبغية الشبكية المستمدة من المختبر من المرضى يعيد تلخيص عيوب التصبغ الموجودة في المهق. هذا مثير للاهتمام للغاية في ضوء حقيقة أن النماذج الحيوانية للمهق غير مناسبة وهناك خطوط خلايا بشرية محدودة لدراسة تكوين الميلانين وعيوب التصبغ. يمكن أن تكون OCA1A- و OCA2-iPSCs المستمدة من المريض والتي تم تطويرها في هذه الدراسة مصدرًا متجددًا وقابلًا للتكاثر للخلايا لإنتاج الخلايا المستهدفة و / أو أنواع الأنسجة. ستسمح أنسجة OCA المشتقة من المختبر و OCA-iRPE بفهم أعمق لكيفية حدوث تكوين الميلانين وتحديد الجزيئات المتضمنة في عيوب التصبغ ، والمزيد من البحث عن الاختلافات الجزيئية و / أو الفسيولوجية.
هذه خطوة مهمة للغاية نحو هدف علاج المهق العيني الجلدي (OCA).
***
المراجع:
- Avior، Y.، Sagi، I. & Benvenisty، N. الخلايا الجذعية متعددة القدرات في نمذجة المرض واكتشاف الأدوية. نات ريف مول سيل بيول 17 ، 170-182 (2016). https://doi.org/10.1038/nrm.2015.27
- تشامبرلين ، 2016. نمذجة المرض باستخدام خلايا iPSCs البشرية. علم الوراثة الجزيئية البشرية ، المجلد 25 ، العدد R2 ، 1 أكتوبر 2016 ، الصفحات R173 – R181 ، https://doi.org/10.1093/hmg/ddw209
- Bai X. ، 2020. نمذجة الأمراض المستندة إلى الخلايا الجذعية والعلاج الخلوي. الخلايا 2020 ، 9 (10) ، 2193 ؛ https://doi.org/10.3390/cells9102193
- جورج أ. وآخرون 2022. نمذجة أمراض المختبر من النوع الأول والثاني من المهق الجلدي للعين باستخدام الخلايا الجذعية المستحثة البشرية المستمدة من الخلايا الجذعية الصباغية الشبكية (2022). تقارير الخلايا الجذعية. المجلد 17، العدد 1، P173-186، 11 يناير 2022 DOI: https://doi.org/10.1016/j.stemcr.2021.11.016
***